近日,公共卫生学院卫生管理与政策研究中心朱东山教授在COVID-19与慢性病双向关联及政策反应对疫情影响方面取得新进展。研究成果分别发表在American Journal of Public Health、Biomedical and Environmental Sciences和Infectious Diseases of Poverty杂志上。
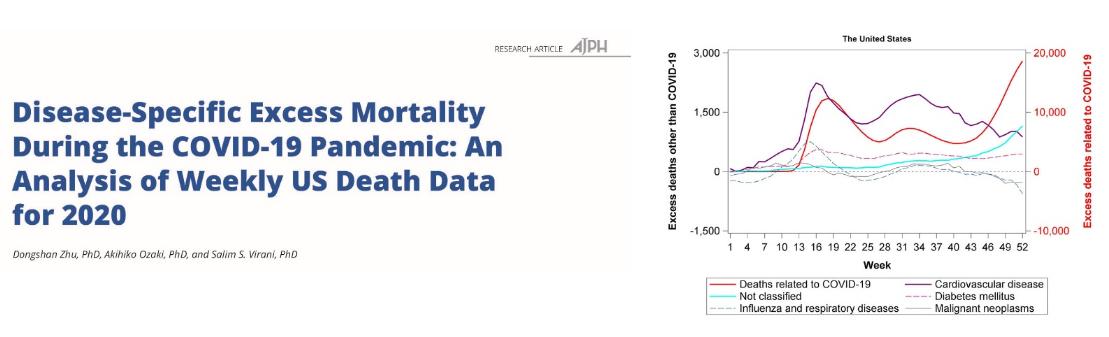
在COVID-19大流行期间,社交隔离的措施广泛采用,同时慢性非传染性疾病(NCD)医疗服务被严重挤兑,加之病人害怕被感染通常避免去医院,所有这些都严重影响了全球NCD的诊断、治疗和管理。一个国家NCD治疗服务中断而导致的超额死亡严重程度与COVID-19疫情演变之间可能存在关联。利用美国近七年的疾病别死亡数据,我们发现未感染COVID-19的心脑血管疾病患者的超额死亡轨迹与COVID-19疫情演变高度同步,提示我们要将COVID-19防控和NCD管理结合,从整体健康角度考虑疫情风险。研究成果以论著形式发表在公共卫生领域权威期刊American Journal of Public Health(AJPH)(SCI/SSCI, IF= 9.308)。朱东山教授为独立第一和独立通讯作者,太阳集团8722c卫生管理与政策研究中心为独立通讯和第一作者单位。
另一方面,患NCD的人更容易因为感染新冠病毒而患上重病且存在人群分布上的差异。通过对1160名确诊COVID-19患者的分析,我们发现除高血压、糖尿病和CVD外,脂肪肝、高脂血症、其他肺部疾病和电解质失衡也是COVID-19严重程度和死亡的独立危险因素。患有共病的女性更有可能罹患重症COVID-19,而患有共病的男性死亡风险更高。60岁之前感染新冠死亡者以糖尿病共病为主,60岁之后感染新冠死亡者以CVD共病为主。研究成果以论著形式发表在Biomedical and Environmental Sciences(IF=3.118)。朱东山教授为共同第一作者,太阳集团8722c卫生管理与政策研究中心为共同第一单位。

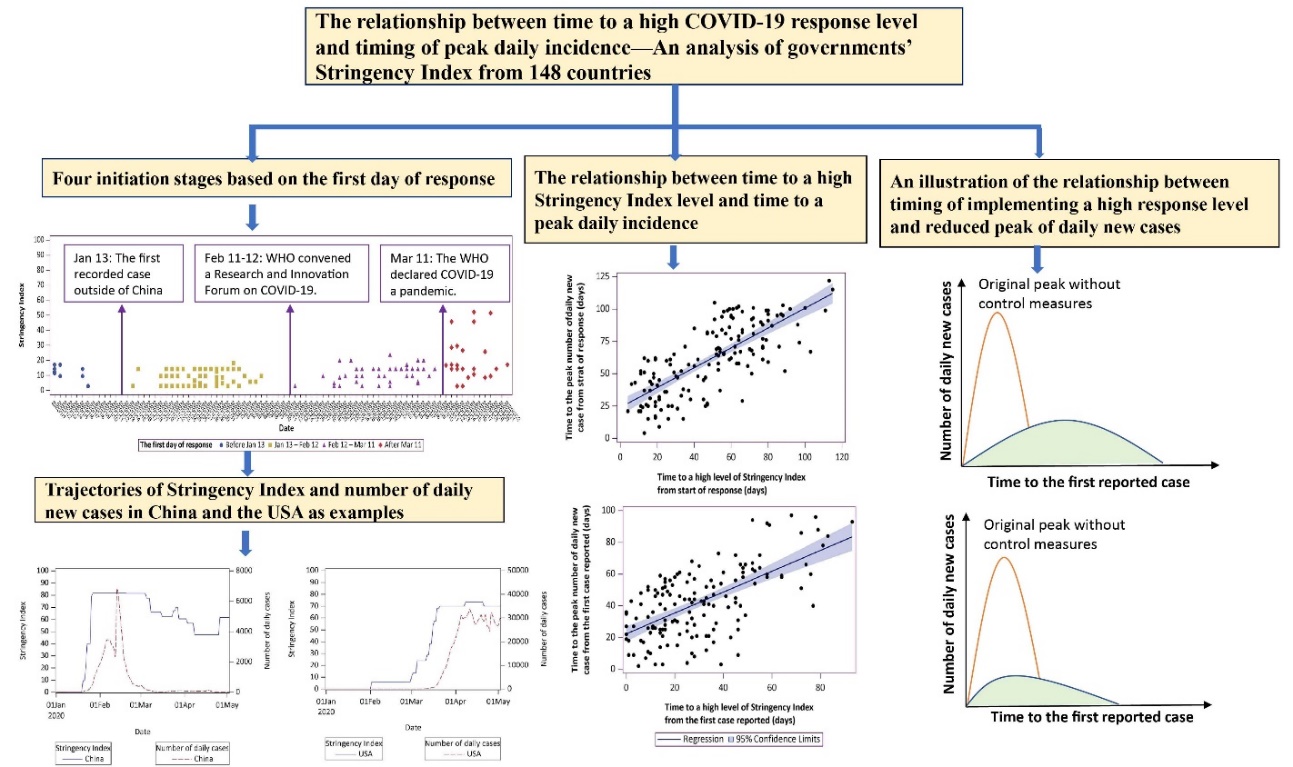
COVID-19在不同国家或地区的流行模式和严重程度差异很大。政府间不同的反应水平可能与这些差异有关。通过对148个国家政府应对COVID-19大流行的政策反应级别、反应敏捷度及疫情流行轨迹之间关系的分析,我们发现,从首例病例出现之日算起,达到高水平反应级别(收紧指数>80)的时间每提前一天,疫情到达顶点的时间缩短0.65天(SE: 0.08, p<0.001),说明较快将应对COVID-19的政策收紧程度升级到较高水平,与疫情曲线转折点(以单日最高新发病例数为代表)较早出现有关,有利于尽快将流行曲线拉平至低传播水平。研究成果以论著形式发表在Infectious Diseases of Poverty(中科院SCI-1区,IF=4.52)。朱东山教授为本文独立通讯作者,中国中医科学院马艳研究员和朱东山教授为本文共同第一作者。太阳集团8722c卫生管理与政策研究中心为本文独立通讯单位。
研究获得太阳集团8722c齐鲁青年学者(第一层次)计划资助。朱东山教授的研究方向包括慢性病的精准防控、全球健康、纵向研究、生命历程流行病学(Life-course Epidemiology)及循证卫生政策。
文章链接:
https://ajph.aphapublications.org/doi/10.2105/AJPH.2021.306315
https://idpjournal.biomedcentral.com/articles/10.1186/s40249-021-00880-x
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7817475/pdf/main.pdf